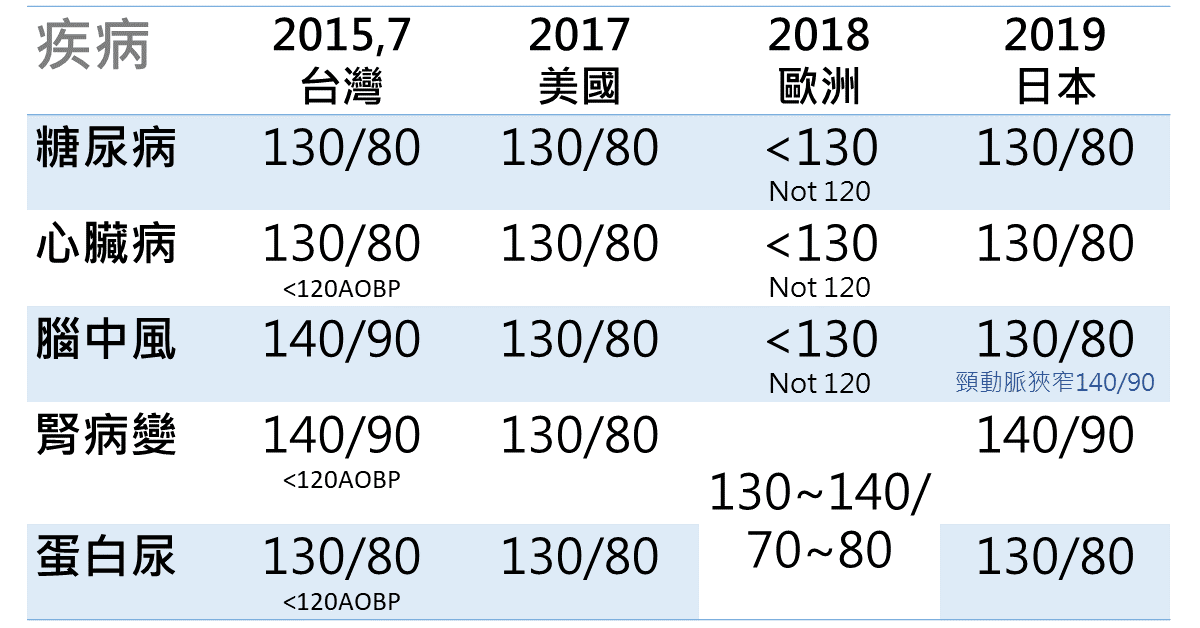作者:劉承恩
血壓,不只是面板上冰冷的數字,更影響到我們的生命與死亡。在台灣十大死因當中,與高血壓相關的疾病(心臟血管疾病、腦血管疾病、慢性腎臟病)相加起來就將近三成。
2015年與2017年中華民國心臟學會(Taiwan Society of Cardiology, TSOC)
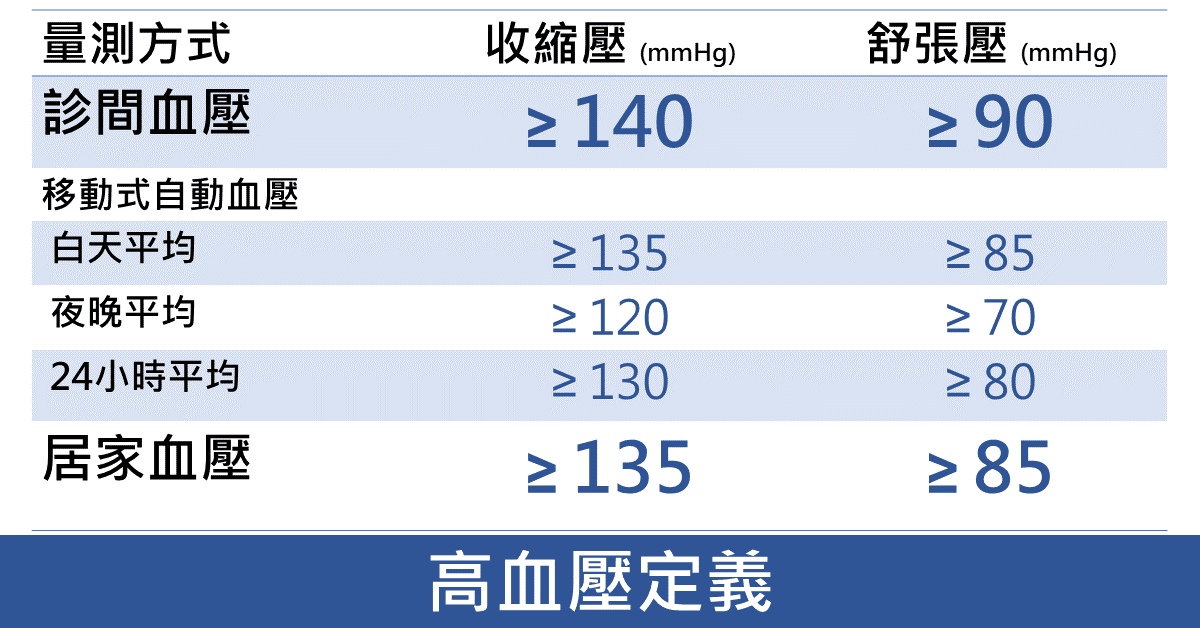
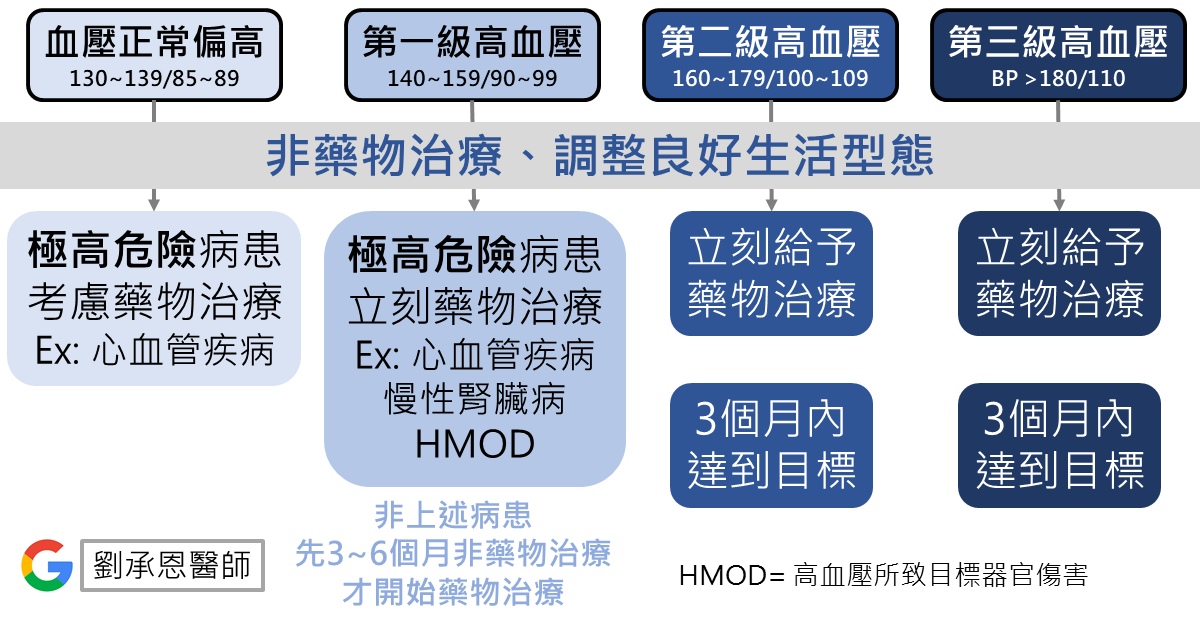
正常收縮壓/舒張壓為120/80mmHg,依照血壓高低可以區分為高血壓前期(120~139/80~89mmHg)、高血壓第一期(140~159/90~99mmHg)、高血壓第二期(160~179/100~109mmHg)和高血壓第三期(≧180/110mmHg)。
三高(糖尿病、高血壓、高血脂)在開始藥物治療之前,都要先進行生活型態(飲食、運動、習慣)的調整。
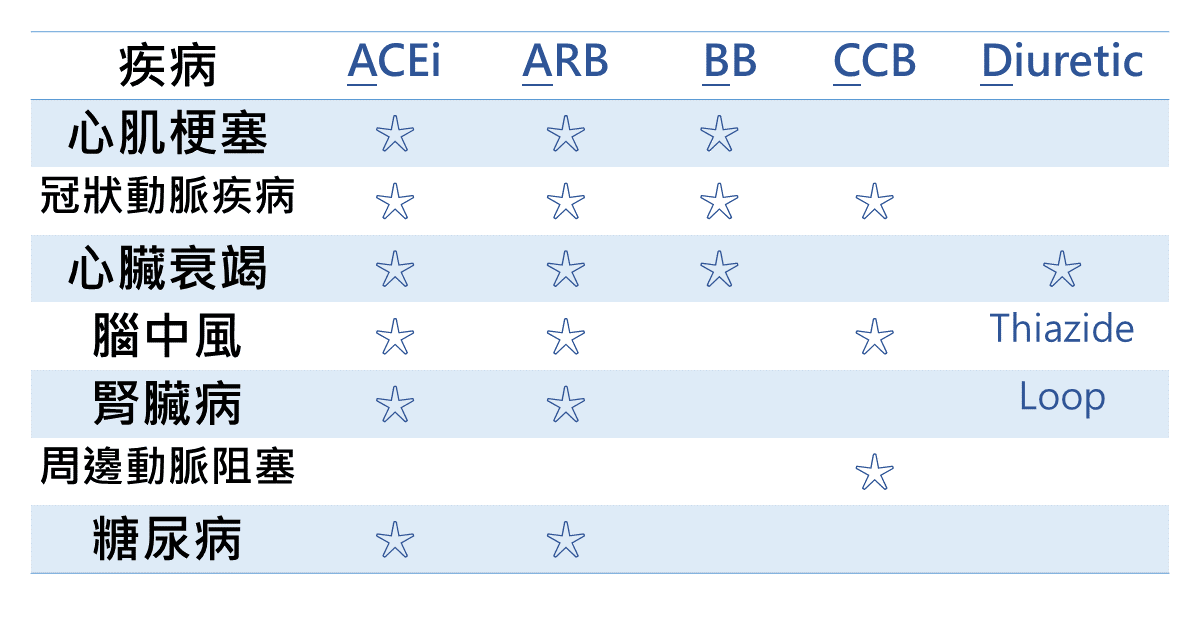
選擇藥物的方式,可以參考病人過去用藥經驗(若之前使用鈣離子阻斷劑會造成水腫則避免之)、考量危險因子(代謝症候群避免使用利尿劑和乙型交感神經阻斷劑)、考量器官保護(依照病情選擇最適當藥物)、考量禁忌症、醫師專業評估、考量藥價與病人遵從性。
如同下圖所見,ACEi/ARB類的藥物適用範圍最廣,不管是神經科、心臟科、新陳代謝科或腎臟科相關疾病都很適合使用。
2017年血壓目標參考國外研究(SPRINT)引入自動診間血壓Automated office BP (AOBP) 觀念,藉由在安靜和不受干擾的空間內,以電子自動化儀器多次量測取血壓平均,期待能夠讓測量出來的數值更加貼近每日居家血壓。
2015年的治療指引,除了糖尿病、心臟病和腎臟病合併蛋白尿建議控制在130/80mmHg以下,其餘是以140/90mmHg以下為治療目標。2017年的治療指引因為加入AOBP的觀念,建議若能以AOBP做量測血壓的方式,可以將目標值設定在收縮壓小於120mmHg。
2017年美國心臟協會American College of Cardiology(ACC)/American Heart Association (AHA)
最大不同就是把高血壓定義為收縮壓/舒張壓130/80mmHg以上,指引發表之後,許多高血壓前期(130~139/80~89mmHg)的正常人,一覺醒來都被定義為高血壓患者了!
指引中針對高血壓第一期(130~139/80~89mmHg)的患者,只有在其10年粥狀動脈硬化與心血管疾病風險大於10%才建議開始使用藥物治療,並需要定期評估成效。
2017年美國高血壓指引的治療目標皆設定在130/80mmHg以下,並且列出疾病適合使用的藥物。
2018年歐洲心臟/高血壓協會European Society of Cardiology (ESC)/European Society of Hypertension (ESH)
歐洲高血壓治療指引注重居家血壓,強調複方藥物(Single pill combination, SPC)的使用,也注重病患藥物遵從與團隊衛教介入。
在所有藥物治療之前,都要從非藥物治療和良好生活型態調整作介入。在高危險病患(心臟血管疾病、慢性腎臟病或其他高血壓目標器官傷害)需要盡快以藥物介入治療。
起始治療為收縮壓/舒張壓大於140/90mmHg,大於80歲的老人比較寬鬆,可以在收縮壓大於160mmHg再開始治療即可。
除了第一級高血壓、老人或衰弱患者可用單一配方藥物之外,起始治療建議以複方藥物為主。藥物建議優先選用血管收縮素轉化酵素抑制劑 (angiotensin-converting enzyme inhibitors, ACEi)/血管收縮素受體阻斷劑 (angiotensin receptor blockers, ARB)二擇一或是鈣離子通道阻斷劑(calcium-channel blocker, CCB)。若是血壓依然未達標準可再加入利尿劑 (diuretic)、甲型交感神經阻斷劑 (α-Blocker)、保鉀型利尿劑 (Spironolactone)、中樞神經作用劑。若患者有心臟衰竭、心肌梗塞或是懷孕可優先選用乙型交感神經阻斷劑 (β-blockers, βB)。
在可耐受的情況底下,收縮壓治療目標為130~139mmHg,建議不要低於120mmHg;舒張壓治療目標為70~79mmHg。
2019年日本高血壓協會 Japanese Society of Hypertension (JSH)
診間高血壓定義為140/90mmHg以上,居家高血壓定義為135/85mmHg以上。
生活習慣調整是最重要的,在評估病人心血管疾病及共病症的風險後,再加上藥物使用。
治療原則為低劑量→高劑量,單方→複方。首選藥物仍然是ACEi/ARB、CCB和利尿劑。
治療目標分為診間和居家,居家標準比診間低5mmHg。診間治療目標除了75歲以上、腦血管疾病合併頸動脈狹窄、慢性腎臟病無蛋白尿建議在140/90mmHg以下,其餘皆建議在130/80mmHg以下。
2020年國際高血壓協會International Society of Hypertension (ISH)
指引區分為Essential基礎版 (提出基本要求、適合第三世界、相對醫療匱乏、人民貧窮)和Optimal進階版 (提供進階目標、適合歐美國家、相對醫療資源豐富、人民收入較高)。同樣建議高風險病患(心臟血管疾病、慢性腎臟疾病、腦血管疾病、糖尿病)優先使用藥物治療。
基礎版建議控制在140/90mmHg以下或收縮壓/舒張壓下降20/10mmHg即可,進階版建議65歲以下控制在120~130/70~80mmHg,65歲以上控制在140/90mmHg以下。
基礎版因為相對醫療物資缺乏,所以有什麼藥物就用什麼藥物,沒有複方藥物就用單方藥物。進階版建議以複方藥物為主,並以ACEi/ARB、CCB、利尿劑、Spironolactone...依序從低劑量到標準劑量使用。
各國高血壓治療指引的異同
相同之處是注重居家血壓、複方藥物優先並且強調評估心血管疾病風險。
除了2017年美國高血壓定義為超過130/80mmHg,其餘各國指引皆定義為超過140/90mmHg。
高血壓治療目標大都以130/80mmHg為標準。
慢性腎臟病合併蛋白尿的患者須以130/80mmHg為目標。
各國治療指引對老人定義並不同,基本上以130~140/80~90mmHg為目標。
看完各國治療指引,相信您會更加清楚高血壓的定義、血壓治療的目標以及合適藥物的使用。後續若有新的治療指引也會和大家分享喔!